Comportamiento de la sífilis congénita en un prestador de salud del norte de Colombia, durante el periodo 2022- 2024
Behavior of congenital syphilis in a healthcare provider in northern Colombia, during the period 2022-2024
Katty Tench Pérez1 y Miladys Pérez Negrete2
1Universidad del Sinu Elías Bechara Zainúm, kattytench@gmail.com,
https://orcid.org/0009-0009-5389-4611, Colombia
2Universidad del Sinu Elías Bechara Zainúm, miladysperez@unisinu.edu.co,
https://orcid.org/0009-0007-0183-4188, Colombia
|
Información del Artículo |
|
RESUMEN |
|
|
Trazabilidad: Recibido 12-08-2025 Revisado 13-08-2025 Aceptado 03-09-2025
|
|
Objetivo: Determinar el comportamiento de la sífilis congénita en una institución prestadora de salud del norte de Colombia, entre los años 2022 y 2024. Metodología: Se analizó una muestra de 15 fichas de notificación de pacientes diagnosticados con sífilis congénita, hijos de madres atendidas en la institución de salud durante el período de estudio. Se aplicó una guía sistematizada de recolección de datos y una ficha de caracterización de la muestra. Resultados: En el período 2022-2024 se registraron 15 casos de sífilis congénita, con una tasa de incidencia de 2,74 por 1000 nacimientos, superior a los estándares internacionales establecidos por la OMS. El análisis epidemiológico evidenció predominio de casos en sexo masculino (60 %) y pertenencia exclusiva al estrato socioeconómico bajo-bajo (100 %). El 66,7 % de los casos fue confirmado por nexo epidemiológico, 26,6 % por laboratorio y el 6,7 % por clínica. Solo el 66,7 % de las madres asistió a control prenatal. Conclusiones: La sífilis congénita constituye un grave problema de salud pública que refleja profundas inequidades sociales y deficiencias en la atención materno-infantil. Se requieren estrategias integrales orientadas a interrumpir la transmisión vertical y garantizar el derecho a la salud materno-infantil. |
|
|
Palabras Clave: Sífilis Congénita Incidencia Treponema pallidum Salud Materno-Infantil |
|||
|
|
|||
|
Keywords: Congenital Syphilis Incidence Treponema pallidum Maternal and Child Health |
|
ABSTRACT Objective: To determine the behavior of congenital syphilis in a healthcare institution in northern Colombia between 2022 and 2024. Methodology: A sample of 15 notification records of patients diagnosed with congenital syphilis, born to mothers treated at the healthcare institution during the study period, was analyzed. A systematized data collection guide and a sample characterization form were applied. Results: Between 2022 and 2024, 15 cases of congenital syphilis were reported, with an incidence rate of 2.74 per 1,000 live births, exceeding the international standards established by the WHO. The epidemiological analysis showed a predominance of male cases (60 %) and exclusive belonging to the lowest socioeconomic stratum (100 %). Of the cases, 66.7 % were confirmed by epidemiological link, 26.6 % by laboratory testing, and 6.7% by clinical diagnosis. Only 66.7% of the mothers attended prenatal care. Conclusions: Congenital syphilis constitutes a serious public health problem that reflects deep social inequities and deficiencies in maternal and child healthcare. Comprehensive strategies are required to interrupt vertical transmission and ensure the right to maternal and child health.
|
||
|
||||
INTRODUCCIÓN
La sífilis es una infección de transmisión sexual causada por Treponema pallidum subespecie pallidum, que puede transmitirse de madre a hijo durante la gestación o el parto, originando sífilis congénita (SC), una condición prevenible pero aún persistente en salud pública (Ospina-Joaqui et al., 2023). La Organización Mundial de la Salud (OMS) estima que entre 1,3 y 2 millones de mujeres embarazadas adquieren la infección cada año, de las cuales cerca del 80 % de las no tratadas presentan desenlaces adversos como muerte intrauterina, parto prematuro, bajo peso al nacer o infección neonatal (Marianella et al., 2020; Sankaran et al., 2023).
En América Latina no se alcanzó la meta del Plan de eliminación de la sífilis congénita (<0,5 por 1000 nacidos vivos para 2015), y en Colombia se observa un aumento sostenido: la incidencia pasó de 0,9 por 1000 nacidos vivos en 2014 a 3,3 en 2021 (Ospina-Joaqui et al., 2023), con un reporte reciente de 2,11 casos en 2024, favorecido por inequidades sociales, migración y deficiencias en el control prenatal (Instituto Nacional de Salud [INS], 2024).
Diversos estudios en la región coinciden en que la SC se asocia con controles prenatales insuficientes, diagnóstico tardío, tratamiento incompleto de la madre y ausencia de tratamiento en la pareja (Ponce Pincay et al., 2024). En Medellín, Valencia-Correa et al. (2025) encontraron que el 40 % de las gestantes no asistieron a controles prenatales y que más de la mitad fueron diagnosticadas en el tercer trimestre. En Montería, Lorduy Gómez et al. (2024) evidenciaron que la falta de tratamiento en la pareja incrementa significativamente el riesgo de SC, mientras que el inicio temprano del control prenatal actúa como un factor protector. En Brasil, Meleep Ferreira y da Silva Lima (2024) y da Silva et al. (2020) reportaron una alta carga de prematuridad, bajo peso y necesidad de hospitalización en neonatos con SC. De forma similar, en Argentina, Córdoba et al. (2024) señalaron que más del 10 % de los recién nacidos estuvieron expuestos a sífilis gestacional, con consecuencias significativas en su salud.
En este sentido, la sífilis congénita continúa siendo un marcador de inequidad y de fallas en la detección y el tratamiento oportuno (Sankaran et al., 2023). Por ello, el presente estudio analiza el comportamiento de la SC en una IPS de Montería entre 2022 y 2024, considerando variables sociodemográficas y clínicas, y contrastando los hallazgos con la literatura científica para orientar estrategias efectivas de prevención y control.
MATERIALES Y MÉTODOS
Se realizó un estudio cuantitativo y retrospectivo. Se incluyeron las 15 fichas de notificación registradas en el SIVIGILA. Para la recolección de la información se empleó una ficha de caracterización de variables sociodemográficas y una guía sistematizada de datos aplicada a las fichas de notificación.
En cuanto a los aspectos éticos, el estudio se clasificó como una investigación sin riesgo para los participantes, de acuerdo con la Resolución 8430 del Ministerio de Salud de Colombia (1993).
Los datos fueron ingresados en una base de datos construida en Microsoft Excel y posteriormente analizados en Jamovi 2.2.2. Para las variables cualitativas se calcularon frecuencias absolutas y relativas. Para las variables cuantitativas, se evaluó la distribución mediante la prueba de Shapiro-Wilk; en el caso de distribución normal se reportaron la media y la desviación estándar, y en caso contrario, la mediana y los rangos intercuartílicos.
Adicionalmente, se calculó la tasa de sífilis congénita dividiendo el número de casos entre la cantidad de nacidos vivos, expresada por cada 1000 nacimientos. La proporción de sífilis congénita se obtuvo dividiendo el número de casos de sífilis congénita entre los casos de sífilis gestacional y multiplicando el resultado por 100.
RESULTADOS Y DISCUSIÓN
Con respecto al canal endémico de la sífilis congénita en una IPS, según los reportes del SIVIGILA, se observa que los casos notificados se distribuyeron en los meses de febrero (2), marzo (2), mayo (1), agosto (4) y octubre (1) de 2022; agosto de 2023 (1); y en 2024 en enero (1), abril (2) y junio (1). De acuerdo con estos datos, se evidencia que el 100 % de los casos se concentra entre enero y abril, siendo abril el mes con el pico epidémico histórico (4 casos en 2022), mientras que entre mayo y octubre se registra un período sin notificación, correspondiente a la zona endémica o de seguridad.
Asimismo, el primer trimestre (enero-marzo) y el tercer trimestre (julio-agosto) aportan cada uno 5 casos, lo que representa el 33,3 % del total. Los datos de 2024 muestran un comportamiento controlado, ya que ningún mes supera el percentil 75 (zona de alerta) (Figura 1).
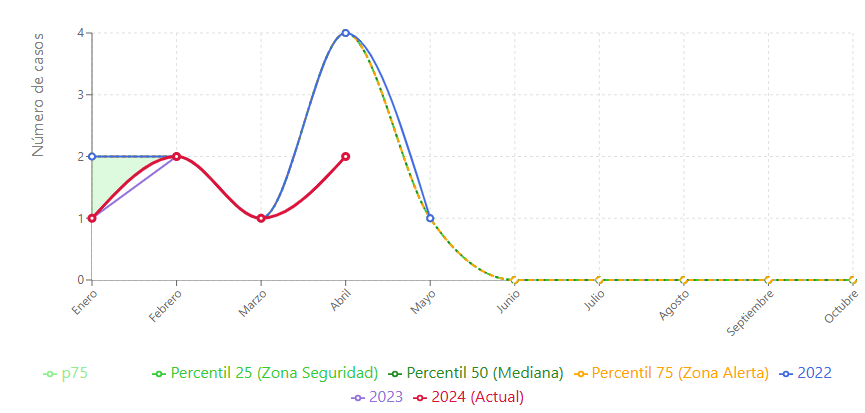
Fig. 1: Canal endémico sífilis congénita, 2022 - 2024
Con respecto a la caracterización de los casos registrados en el periodo de estudio, se evidenció que el 60 % correspondió a sexo masculino y el 40 % a sexo femenino. El nivel socioeconómico reportado fue bajo-bajo en el 100 % de los casos. En relación con la seguridad social en salud, el 67 % (n = 10) pertenecía al régimen subsidiado y el 33 % (n = 5) no estaba asegurado. Asimismo, se identificó que el 100 % de los casos correspondió a otros grupos poblacionales con alta vulnerabilidad social y económica, con predominio del área urbana (80 %) y un 20 % del área rural dispersa de los municipios de residencia (Tabla 1).
Tabla 1: Variables sociodemográficas
|
Variable |
Categoría |
Cantidad |
% |
|
Sexo |
Masculino |
9 |
60% |
|
Femenino |
6 |
40% |
|
|
Área de ocurrencia |
Cabecera municipal |
12 |
80% |
|
Rural disperso |
3 |
20% |
|
|
Estrato socioeconómico |
Bajo-bajo |
15 |
100% |
|
Régimen de salud |
Subsidiado |
10 |
67% |
|
No asegurado |
5 |
33% |
|
|
Pertenencia étnica |
Otro |
15 |
100% |
Referente a la nacionalidad de la madre, se constató que el 100 % de las gestantes eran de origen colombiano y que el 80 % (n = 12) procedía del departamento de Córdoba, específicamente de los municipios de Montería (27 %), Valencia (20 %), Canalete, San Pelayo, Ciénaga de Oro, Tierralta y Planeta Rica, cada uno con el 6,7 %. El 13 % (n = 2) provenía de San Juan de Urabá y el 6,7 % (n = 1) de Turbo, ambos municipios pertenecientes a la subregión de Urabá, en el departamento de Antioquia (Figura 2).
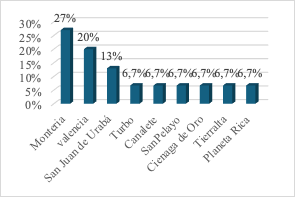
Fig. 2: Procedencia de los casos
Con respecto a las variables clínicas, se identificó que la mayoría de los casos fueron confirmados por nexo epidemiológico, con un 66,7 % (n = 10); el 26,6 % (n = 4) fue confirmado por laboratorio y el 6,7 % (n = 1) por clínica (Figura 3).
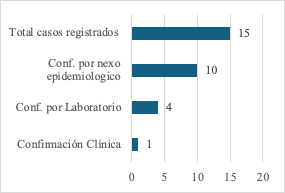
Fig. 3: Clasificación inicial del caso
Por otro lado, en relación con la condición materna al momento del diagnóstico, se evidenció que el 100 % de las mujeres se encontraban en proceso de gestación, lo que resalta la detección de la infección durante el embarazo (Figura 4).
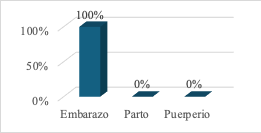
Fig. 4: Condición materna
De igual manera, se constató que el 66,7 % (n = 10) de las madres gestantes asistieron a control prenatal durante su embarazo actual, lo que refleja cierto nivel de acceso y adherencia a los servicios de atención materna. Sin embargo, el 33,3 % (n = 5) no acudió a ningún control prenatal, lo que representa una proporción preocupante, considerando la importancia de este seguimiento en la detección temprana de riesgos obstétricos y en la prevención de complicaciones tanto maternas como perinatales. Esta ausencia podría estar asociada a barreras socioculturales, económicas o de acceso al sistema de salud (Figura 5).
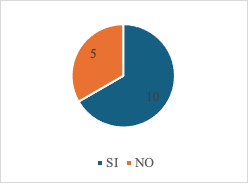
Fig. 5: Control prenatal
Por otra parte, se evidenció que, de los 15 casos de SC registrados en el periodo de estudio, el 93,0 % (n = 14) requirió hospitalización y el 7,0 % (n = 1) no fue hospitalizado. En cuanto a la condición final, se observó un caso de mortinato (7,0 %) y el 93,0 % restante correspondió a nacidos vivos. Esta proporción refleja una razón vivo/mortinato de 14:1, es decir, por cada 14 recién nacidos vivos con SC se presentó un caso de muerte fetal (Figura 6). Asimismo, se estableció una tasa de incidencia de 2,74 por 1000 nacimientos.
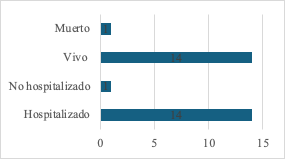
Fig. 6: Condición final
El resultado de la razón sugiere que, aunque la mayoría de los casos evolucionaron favorablemente, la presencia de un mortinato evidencia la necesidad de fortalecer las acciones preventivas y el seguimiento oportuno durante el embarazo, especialmente en contextos de riesgo como la sífilis gestacional.
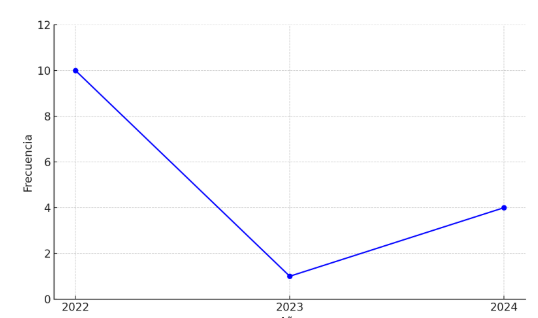
Fig. 7: Frecuencia de sífilis congénita, años 2022-2024
En la figura anterior se evidencia que, durante el periodo de seguimiento de tres años, se presentó una variación significativa en la frecuencia del evento analizado. En 2022 se registró el mayor número de casos, con un total de 10, lo que representó el 66,7 % del acumulado en el trienio. En 2023, en contraste, se observó una disminución notable, con solo 1 caso reportado (6,7 %), lo que podría reflejar un comportamiento atípico o la influencia de factores externos como subregistro, cambios en la vigilancia epidemiológica o intervenciones específicas de prevención y control. En 2024 se identificó un incremento a 4 casos (26,6 %), lo que sugiere un leve aumento en la ocurrencia del evento, aunque sin alcanzar los niveles observados en 2022. Esta tendencia resalta la necesidad de reforzar las estrategias de vigilancia, prevención y control.
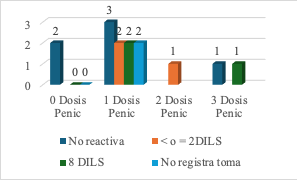
Fig. 8: Resultado VDRL casos SC
En la Figura 8 se observa que, de los recién nacidos evaluados por posible sífilis congénita, el 40 % presentó serología no reactiva, lo que podría reflejar tratamiento efectivo o infección resuelta; sin embargo, la presencia de casos sin tratamiento en este grupo exige cautela en la interpretación. El 26,7 % mostró títulos de 8 DILS, indicativos de infección activa; el 20 % presentó ≤2 DILS, compatibles con seguimiento postratamiento o baja carga serológica; y el 13,3 % no tenía registro, lo que evidencia fallas en la trazabilidad clínica. Estos hallazgos subrayan la necesidad de fortalecer el seguimiento serológico y garantizar registros completos para mejorar la vigilancia y el control de la sífilis congénita. De esta manera, se contribuye directamente al ODS 3: “Garantizar una vida sana y promover el bienestar para todos en todas las edades”, mediante la detección de enfermedades transmisibles, el monitoreo de su evolución y la evaluación del impacto de las intervenciones sanitarias (World Health Organization [WHO], 2024).
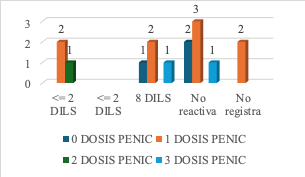
Fig. 9: Numero de dosis P. Benzatínica r resultado - VDRL de madres de casos de SC
Con respecto a la Gráfica 9, se evidencia que la mayoría de las madres, un 55 % (11), recibió solo una dosis de penicilina, lo cual resultó insuficiente, pues en este grupo se identificaron neonatos con resultados tanto no reactivos como reactivos (≤2 DILS y 8 DILS). El 20 % no recibió tratamiento, y sus hijos presentaron igualmente resultados no reactivos y reactivos, lo que confirma el alto riesgo de transmisión en ausencia de terapia. Solo el 20 % completó el esquema de tres dosis, aunque también se registraron neonatos con ≤2 DILS y 8 DILS, posiblemente por inicio tardío del tratamiento o fallas en el seguimiento clínico. Finalmente, un 5 % recibió dos dosis, vinculadas a un neonato con ≤2 DILS, lo que refleja limitaciones en la adherencia o en el acceso al esquema completo.
Con respecto a la incidencia, se observa un comportamiento con tendencia a la disminución en comparación con años anteriores, alcanzando una tasa de 2,74 por 1000 nacimientos. Sin embargo, esta cifra supera ampliamente el umbral de eliminación establecido por la Organización Mundial de la Salud (≤0,5 casos por cada 1000 nacidos vivos). Este hallazgo evidencia el incumplimiento de los lineamientos nacionales e internacionales para la atención integral de la mujer en las etapas preconcepcional y gestacional, lo que limita los avances en la reducción de brechas en salud materno-perinatal. La situación resulta preocupante, en consonancia con lo reportado por Becerra-Arias y colaboradores (2022), quienes documentaron un aumento de la sífilis gestacional en Colombia y, en el caso de la sífilis congénita, una variabilidad con tendencia al incremento en los últimos años.
Con relación a las variables sociodemográficas, se observó un predominio del sexo masculino en los casos de sífilis congénita. Por cada niña afectada, se registraron aproximadamente 1,5 niños, lo que refleja una mayor proporción de casos en varones. Este hallazgo contrasta con lo reportado por Hernando y colaboradores (2020), quienes encontraron una distribución más equilibrada: 46,9 % en niños (15 casos) y 53,1% en niñas (17 casos).
Situación contraria se evidenció en el estudio de Díaz y Martínez (2018), realizado en el departamento de Córdoba, Colombia, donde el sexo femenino presentó mayor afectación, con un 59,37 % de los casos de sífilis congénita.
Asimismo, se observa que la mayoría de los casos corresponden a la cabecera municipal, principalmente en la capital del departamento de Córdoba. Estos hallazgos difieren de lo reportado por Lorduy Gómez et al. (2024), quienes identificaron que, en mujeres gestantes residentes en cabeceras municipales —zonas con mayor densidad poblacional y mejor acceso a servicios públicos y de salud—, la residencia constituía un factor de protección frente al desarrollo de sífilis congénita en sus hijos (OR 0,453; IC 95 %: 0,306-0,672).
Con respecto al lugar de residencia, se evidenció una predominancia urbana del 80 % y un 20 % en áreas rurales dispersas de los municipios de procedencia. Estos resultados contrastan con lo reportado por Fuertes-Bucheli et al. (2024) en Buenaventura, Colombia, donde se documentaron marcadas desigualdades geográficas en la distribución de los casos de sífilis congénita: de los 54 diagnosticados entre 2018 y 2022, el 63 % correspondió a madres residentes en zona urbana, el 28 % a zona rural y el 9 % a zona rural dispersa.
Con relación al régimen de salud, el 67 % de los casos de sífilis congénita correspondió a hijos de madres afiliadas al régimen subsidiado, hallazgo que coincide con lo reportado por Valencia-Correa et al. (2025), quienes identificaron afiliación universal en su estudio en Medellín. Estos resultados reflejan la mayor carga de la enfermedad en población vulnerable y refuerzan la necesidad de optimizar los mecanismos de aseguramiento para garantizar atención oportuna y continua a las gestantes.
Con respecto a la pertenencia étnica, se encontró que el 100% de los casos de sífilis congénita correspondió a otros grupos poblacionales. Este hallazgo contrasta con lo reportado por Fuertes Bucheli et al. (2024), quienes identificaron que el 100% de los casos de recién nacidos con sífilis congénita correspondía a hijos de madres afrocolombianas (41/41), lo que evidenció una marcada desigualdad étnica en la distribución del evento.
Asimismo, en el estudio de Valencia-Correa y colaboradores (2025) se resaltó la pertenencia étnica de las madres: el 86,4 % (19 de 22) correspondía a mujeres mestizas sin identificación étnica específica, mientras que el 9,1 % (2 casos) pertenecía a población afrodescendiente y el 4,5 % (1 caso) a población indígena.
El presente estudio evidencia que la sífilis congénita presenta alta prevalencia en mujeres urbanas pertenecientes a otros grupos poblacionales o que se identifican como mestizas, diferentes de aquellos considerados tradicionalmente vulnerables. El 100% de los casos correspondió a población del estrato socioeconómico bajo-bajo, lo que refleja una marcada vulnerabilidad y la necesidad de reforzar las intervenciones en salud pública. Estos hallazgos coinciden con lo reportado por Lorduy Gómez et al. (2024), quienes identificaron un mayor riesgo de SC en gestantes del estrato 1. Asimismo, todos los casos correspondieron a mujeres de nacionalidad colombiana, lo que subraya la importancia de fortalecer el acceso, la cobertura y la equidad en el control prenatal y en la notificación, especialmente en poblaciones migrantes y vulnerables, en concordancia con el Plan de Eliminación de la Sífilis Congénita en América Latina y el Caribe (Organización Panamericana de la Salud [OPS] & Organización Mundial de la Salud [OMS], 2014).
Con relación a la clasificación de los casos de sífilis congénita, el 66,7 % se confirmó por nexo epidemiológico, el 26,6 % mediante pruebas de laboratorio y solo el 6,7 % por evaluación clínica, lo que evidencia una alta dependencia de criterios indirectos. Estos resultados difieren de lo reportado por Giraldo-Oliveros et al. (2023), donde predominó la confirmación clínica (44,3 %) y de laboratorio (38,7 %), con menor proporción por nexo epidemiológico (16,9 %). Esta situación resalta la necesidad de fortalecer los procesos diagnósticos para mejorar la precisión y oportunidad en la atención.
En cuanto a la condición materna al momento del diagnóstico, se encontró que el 100 % de las mujeres se encontraban cursando su proceso de gestación, resultado que contrasta con lo reportado por Gámez Bravo et al. (2023), quienes evidenciaron que el 47,1 % de los diagnósticos se realizó durante el parto, el 32,9 % en el embarazo y el 20 % en el puerperio.
Por otro lado, se encontró que el 26,7 % de las madres de los 15 casos de sífilis congénita no recibió ninguna dosis de penicilina benzatínica. Solo el 13,4 % recibió un tratamiento adecuado (dos o más dosis). Estos resultados son similares a los reportados por Osorio et al. (2022), quienes documentaron 78 recién nacidos con sífilis congénita, pero solo el 48 % de las madres recibió tratamiento (al menos una dosis de penicilina benzatínica), mientras que el 52 % no recibió ninguno.
Además, se evidenció que la mayoría de las madres, un 55 % (11) del total, recibió solo una dosis de penicilina. Esta situación se presentó en todos los grupos de resultados neonatales, incluidos aquellos con títulos de DILS reactivos (≤2 DILS y 8 DILS), lo que confirma que una sola dosis no es suficiente para prevenir completamente la transmisión vertical. Al calcular la asociación entre el tratamiento incompleto y la presencia de DILS reactivo, se obtuvo un odds ratio (OR) de 1,07 (IC 95 %: 0,15–7,82; p = 1,0), lo que indica ausencia de significancia estadística. No obstante, estos hallazgos muestran una tendencia consistente con lo reportado por Lorduy Gómez et al. (2024), quienes identificaron que las gestantes con títulos elevados en pruebas no treponémicas presentaban un mayor riesgo de sífilis congénita en sus hijos (OR: 1,484; IC 95 %: 1,016–2,168; p = 0,040), lo que resalta la importancia de un tratamiento oportuno y completo durante el embarazo.
El 66,7 % de las madres de los casos de sífilis congénita asistió a controles prenatales, mientras que el 33,3 % no acudió a ninguno, lo que resulta preocupante por el papel de este seguimiento en la detección y prevención de complicaciones. Estos hallazgos coinciden con lo reportado por Carcamo et al. (2024) en Perú, donde, aunque la mayoría de las gestantes con sífilis asistió a al menos una consulta, menos de la mitad inició el control de forma temprana. Esto refuerza la asociación entre atención prenatal tardía, mayor prevalencia de sífilis gestacional y riesgo de transmisión congénita.
Con respecto a la condición final, se observó un caso de mortinato (7,0 %), mientras que el 93 % de los recién nacidos con sífilis congénita sobrevivió. Esta proporción refleja una razón vivos/mortinato de 14:1, es decir, por cada 14 recién nacidos vivos con SC hubo un caso de muerte fetal. En comparación, Torres Romero y Luna Beltrán (2024) en un estudio sobre la Subred Centro Oriente en Bogotá, documentaron una prevalencia acumulada de sífilis congénita de 8,8 por cada 1000 nacidos vivos más mortinatos durante el período 2018–2021, con un pico de 11,2 por 1000 en 2020. Si bien no se especifican cifras absolutas, estos datos permiten contrastar la magnitud de la enfermedad en una zona urbana de gran tamaño con la observada en la población más pequeña analizada en el presente estudio.
A su vez, en este estudio se registró una incidencia de 5,31 por 1000 nacimientos en 2022, 0,53 en 2023 y 5,31 en 2024, con una tasa acumulada de 2,74; cifra superior al umbral de eliminación establecido por la OMS (≤0,5/1.000). Estos hallazgos son similares a lo reportado en Montería por Lorduy Gómez et al. (2024), con una incidencia acumulada de 2,2/1000; aunque ligeramente inferior a la encontrada en el presente estudio, y contrastan con lo descrito en Buenaventura por Fuertes-Bucheli et al. (2024), donde la incidencia alcanzó 7,2/1000, superando incluso la media nacional.
CONCLUSIÓN
El canal endémico mostró un patrón estacional definido, con mayor concentración de casos en el primer trimestre y un pico histórico en abril. Aunque en 2023 se registró una reducción drástica de casos, el repunte en 2024 evidencia fluctuaciones que podrían estar relacionadas con cambios en la vigilancia, intervenciones preventivas o subregistro, lo que requiere mayor investigación. Los hallazgos reflejan un predominio masculino (60 %), consistente con la literatura, así como limitaciones en el diagnóstico, dado el alto uso del nexo epidemiológico frente a la baja confirmación clínica y de laboratorio. Además, la totalidad de los casos se concentró en poblaciones de alta vulnerabilidad social, con baja cobertura de aseguramiento y predominio del régimen subsidiado, lo que visibiliza marcadas inequidades en salud. Se identificaron fallas críticas en la atención prenatal, ya que un tercio de las gestantes no asistió a controles y el tratamiento con penicilina fue incompleto en la mayoría de los casos, incluso con persistencia de títulos reactivos en neonatos.
Estas deficiencias en prevención, diagnóstico y tratamiento se reflejan en un impacto considerable sobre la salud neonatal, con una tasa de incidencia superior a los estándares internacionales y a la meta establecida por la OMS. Por consiguiente, se requiere fortalecer la vigilancia epidemiológica activa, con énfasis en la detección temprana y el cumplimiento riguroso de protocolos para el seguimiento adecuado del binomio madre-hijo. Asimismo, es fundamental implementar programas de educación en salud sexual y reproductiva, junto con estrategias diferenciadas dirigidas a poblaciones de alta vulnerabilidad social.
REFERENCIAS
Becerra-Aria, C., Alvarado-Socarras, J. L., Manrique-Hernandez, E. F., & Caballero-Carvajal, J. A. (2022). Estudio ecológico de la sífilis gestacional y congénita en Colombia, 2012-2018. Revista Cuidarte, 13(1). https://doi.org/10.15649/CUIDARTE.2326
Carcamo, C. P., Velasquez, C., Rocha, S. C., Centurion-Lara, A., Lopez-Torres, L., & Parveen, N. (2024). Sociodemographic and clinical characteristics associated with maternal and congenital syphilis - A prospective study in Peru. International Journal of Infectious Diseases, 143, 107041. https://doi.org/10.1016/j.ijid.2024.107041
da Silva, G. M., Pesce, G. B., Martins, D. C., do Prado, C. M., & Molena Fernandes, C. A. (2020). Sífilis en la gestante y congénita: perfil epidemiológico y prevalencia. Enfermería Global, 19(1), 107–150. https://doi.org/10.6018/EGLOBAL.19.1.358351
Díaz Soto, T. M., & Martínez Martínez, J. F. (2018). Comportamiento epidemiológico de la sífilis gestacional y congénita en usuarios de una E.P.S en córdoba durante el periodo 2015-2017. https://repositorio.unicordoba.edu.co/handle/ucordoba/802
Córdoba, E., Fernández, M. V., Marini, V., & Espinosa, P. (2024). Recién nacidos expuestos a sífilis: clasificar para actuar. Methodo Investigación Aplicada a las Ciencias Biológicas, 9(3). https://doi.org/10.22529/ME.2024.9(3)02
Fuertes-Bucheli, J. F., Buenaventura-Alegría, D. P., Rivas-Mina, A. M., & Pacheco-López, R. (2024). Congenital Syphilis Prevention Challenges, Pacific Coast of Colombia, 2018-2022. Emerging infectious diseases, 30(5), 890–899. https://doi.org/10.3201/EID3005.231273
Gámez-Bravo, G. C., Ramos-Romero, R. R., & Vargas-Molina, A. D. (2023). Caracterización Sociodemográfica y Clínica de Población con Sífilis Gestacional y Congénita en el Cesar 2019-2021 [Universidad de Santander]. https://redcol.minciencias.gov.co/Record/RUDES2_28a66f2d90268ea10bb8b292561ecfc4
Hernando, V., Díaz, O., Algueró, M. R., & Díaz, A. (2020). Situación de la Sífilis Congénita en España 2010-2019. Boletín Epidemiológico Semanal [BES], 28(4), 49–54. //revista.isciii.es/index.php/bes/article/view/1118/1404
Instituto Nacional de Salud [INS]. (2024). Boletín Epidemiológico Semanal Semana Epidemiológica. https://www.ins.gov.co/BibliotecaDigital/2024-boletin-epidemiologico-semana-40.pdf
Lorduy Gómez, J., Pereira Guzmán, J. J., Carrillo González, S., Manjarres González, L., & Gavalo Ospino, I. (2024). Maternal factors associated with congenital syphilis in the city of Montería-Colombia 2014-2022. Revista chilena de infectología, 41(6), 671–679. https://doi.org/10.4067/S0716-10182024000600163
Marianella, v, Bonilla, E., Bibiana, v, Bayona Gómez, A., & Ramírez Ibáñez, J. M. (2020). Incidencia y consecuencias de la Sífilis Congénita sobre el peso y la prematurez en hijos de gestantes menores de 25 años. Revista Neuronum, 6(4), 219–241. https://eduneuro.com/revista/index.php/revistaneuronum/article/view/293
Meleep Ferreira, M. C., & da Silva Lima, J. (2024). INCIDÊNCIA DE SÍFILIS CONGÊNITA: ESTUDO RETROSPECTIVO. The Brazilian Journal of Infectious Diseases, 28, 104427. https://doi.org/10.1016/J.BJID.2024.104427
Ministerio de Salud de Colombia. (1993). Resolución Número 8430 de 1993. https://www.minsalud.gov.co/sites/rid/lists/bibliotecadigital/ride/de/dij/resolucion-8430-de-1993.pdf
Oliveros, S. A. G., Posu, J., Montaño, E., & Ortiz, N. (2023). Determinantes sociales en la salud de la Sífilis Congénita en una aseguradora en el Valle del Cauca 2015-2020. https://doi.org/10.1590/SCIELOPREPRINTS.6113
Organización Panamericana de la Salud [OPS], & Organización Mundial de la Salud [OMS]. (2014, marzo 11). Guía práctica para la ejecución de la Estrategia y plan de acción para la eliminación de la transmisión maternoinfantil del VIH y de la sífilis congénita en las Américas. https://www.paho.org/es/documentos/guia-practica-para-ejecucion-estrategia-plan-accion-para-eliminacion-transmision
Osorio, L., Rojas, I., Chaparro, J., García, K., & Contreras, K. (2022). Incidencia de Sífilis Congénita y sus Principales Manifestaciones Clínicas en Recién Nacidos Vivos de la ESE HUEM durante el Periodo de agosto a diciembre del 2021. https://herasmomeoz.gov.co/wp-content/uploads/2022/06/12.pdf
Ospina-Joaqui, W. L., Usma-Duque, C. A., Gálvez-Castaño, Y. A., Vargas-Arboleda, D. A., Gulloso-Pedrozo, L., & Giraldo-Ospina, B. (2023). Behavior of gestational and congenital syphilis in Colombia between 2014-2021. Ecological analysis, geo-referenced at the departmental level. Ginecologia y Obstetricia de Mexico, 91(3), 147–154. https://doi.org/10.24245/GOM.V91I3.8406
Ponce Pincay, R. A., López López, M. E., Martínez Marcillo, B. L., & Guerrero Zamora, J. F. (2024). Sífilis congénita, factores asociados, epidemiología y diagnóstico. Revista Científica de Salud BIOSANA, 4(4), 390–401. https://doi.org/10.62305/BIOSANA.V4I4.243
Sankaran, D., Partridge, E., & Lakshminrusimha, S. (2023). Congenital Syphilis—An Illustrative Review. Children 2023, Vol. 10, Page 1310, 10(8), 1310. https://doi.org/10.3390/CHILDREN10081310
Torres Romero, L. A., & Luna Beltrán, I. P. (2024). Prevalencia y factores asociados a sífilis congénita en recién nacidos y mortinatos atendidos en la subred integrada de salud centro oriente E.S.E en Bogotá entre los años 2018 a 2021. Estudio multimétodo. https://doi.org/10.48713/10336_43328
Valencia-Correa, M., Hoyos-Orrego, Á., & Franco-Hincapié, L. (2025). Caracterización de la sífilis gestacional y congénita en una clínica universitaria de Medellín, Colombia. Medicina U.P.B., 44(1), 40–50. https://doi.org/10.18566/MEDUPB.V44N1.A05
World Health Organization [WHO]. (2024). Falta de acceso a higiene pone en peligro el desarrollo. OMS, 11–15. https://iris.who.int/bitstream/handle/10665/376869/9789240094703-eng.pdf?sequence=1